
زخم پا در افراد دیابتی بسیار شایع است و در اکثر مواقع به خاطر توزیع فشار بد در پا ایجاد می شود. پوست نواحی که تخت فشار زیادی هستند. آسیب می بیند و در صورت پارگی پوست لایه های زیرین تحت تماس با آلودگی ها قرار می گیرد و باعث ایجاد عفونت در بافت ها و استخوان می شود.
افراد دیابتی در معرض زخم پای دیابتی و درد در پا هستند. اما مراقبت از پا توسط متخصص پا میتواند به پیشگیری از مشکلات کمک کند. درمان زخم پای دیابتی و درد پا در دیابت بسیار متنوع است و درمان زخم پای دیابتی بستگی به علت ایچاد آن دارد.
بهتر است در مورد هر مشکلی در ابتدا با متخصص ارتوپد و متخصص درد خود مشورت کنید تا مطمئن شوید که مساله جدی شما را تهدید نمی کند زیرا وجود هر گونه آلودگی در زخم احتمال قطع عضو یا اندام را می تواند در پی داشته باشد و مراجعه به مرکز تخصصی پا برای درمان زخم پای دیابتی امری واجب میباشد.

درمان تخصصی زخم پای دیابتی به عنوان یک چالش پیچیده و مهم در مراقبت از افراد مبتلا به دیابت در نظر گرفته میشود. این نوع زخمها نیازمند رویکردهای چندمرحلهای و هماهنگی بین تیمهای پزشکی مختلف است.
ابتدا، کنترل دقیق بر سطح گلوکز خون بسیار حیاتی است تا پیشگیری از توسعه زخم و تعویق در فرآیند التیام. مراقبت از پوست پای دیابتی، از جمله تمیز نگهداشتن، حفظ رطوبت و استفاده از کفشهای مناسب، جلوگیری از ایجاد زخم و تراکم این مشکلات را تسهیل میکند.
برای درمان زخمهای پای دیابتی، استفاده از پانسمانهای خاص و محافظت از منطقه زخم از اهمیت بالایی برخوردار است. در صورت عفونت، داروهای ضدعفونی و یا سیستمیک تجویز میشود. تکنیکهای پزشکی نظیر درمان با لیزر، دیبریدمانت (تخریب بافت مرده)، و درمان با فشار مناسب (پانسمان فشاری) نیز بهبود زخم و جلوگیری از تعویق التیام آن کمک میکنند.
در موارد پیشرفتهتر، درمان با سلولهای بنیادی، تزریق فاکتورهای رشد، نیز در بهبود زخمهای پای دیابتی مورد استفاده قرار میگیرند.مسئله بااهمیت و نگران کننده در این گونه بیماری این است که مریض به دلیل ضعف انتقال حسی، از میزان زخم کف پای خود به درستی آگاه نمیباشد. از این رو، به کلیه بیماران مبتلا به دیابت توصیه می گردد که دایما همه علائم و نشانه ها از زخم پای دیابتی خود را وارسی کنند
پانسمانهای نوین و ازونتراپی به عنوان روشهای پیشرفته در درمان تاول پا، سیاه شدن پا و عفونت پای دیابتی، فرآیند درمان زخمهای صورت و بدن را بهبود بخشیده و اثربخشی بیشتری در التیام زخمها دارند. این روشها با استفاده از تکنولوژیهای پیشرفته و مواد خاص، علاوه بر حفظ تمیزی و حفاظت مناسب از زخم، در فرآیند بهبود و التیام بخشی به عوارض پای دیابتی و زخمهای مختلف کمک میکنند.
پانسمانهای نوین:
پانسمانهای ضدعفونی و آنتیباکتریال:
این نوع پانسمانها محتوایی دارند که علاوه بر ایجاد محیط تمیز، از رشد باکتریها جلوگیری میکنند..
پانسمانهای هیدروژل:
این پانسمانها بهترین تراکم و ایجاد رطوبت را فراهم میکنند. این ویژگی باعث حفظ رطوبت مناسب در محل زخم میشود که در فرآیند التیام بسیار موثر است.
پانسمانهای سیلیکونی:
این نوع پانسمانها با ایجاد یک لایه محافظ بر روی زخم، کمک به تسریع فرآیند التیام و کاهش اثرات جانبی نظیر جوش و اسکار میکنند.
ازونتراپی:
ازونتراپی به کاربرد اکسیژن با فشار بالا (HBOT) در درمان زخمها و عوارض پای دیابتی اشاره دارد. این روش با افزایش زمان و فشار تزریق اکسیژن تحت فشار به بدن، تأثیرات زیادی در بهبود التیام زخمها دارد.
کاهش التهاب و عفونت:
با کنترل و کاهش التهاب، درد و سوزش زخم نیز کاهش مییابد.
افزایش تجدید سلولی:
ازونتراپی میتواند فرآیند تجدید سلولی را تحریک کرده و باعث بهبود کلی ساختار بافتهای مختلف شود.
در نتیجه، ترکیب استفاده از پانسمانهای نوین و ازونتراپی در درمان زخمها و عوارض پای دیابتی، باعث ایجاد یک روش ترکیبی قدرتمند میشود که به تسهیل و بهبود فرآیند التیام و جلوگیری از تعویق درمان کمک میکند. این روشها با ارتقاء سطح مراقبت و کاهش عوارض جانبی، زندگی افراد مبتلا به دیابت را بهبود میبخشند
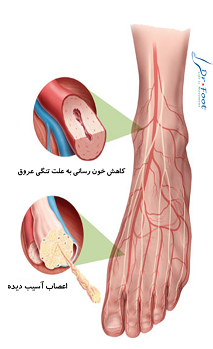
یکی از اولین علائم زخم پای دیابتی ورم غیر طبیعی, سوزش, قرمزی و بوی بد است. بافت سیاه (تیره) اطراف زخم که به خاطر عدم خونرسانی کافی در محل ایجاد می شود, از علائم قابل روئیت زخم پای دیابتی است که نشان دهنده مرگ بافت سلولی اطراف زخم به خاطر عفونت است. در چنین مواردی بوی نامطبوع, درد و بی حسی می تواند وجود داشته باشد.
علائم زخم پای دیابتی همیشه قابل روئیت نیست, گاهی اوقات نیز تا هنگامی که عفونت ایجاد نشود زخم دیده نمی شود که این میتواند درمان زخم پای دیابتی را با مشکل روبروکند.
در صورت مشاهده هرگونه آسیب پوستی درد, تغییر رنگ به ویژه در پا و اطراف پینه ها حتما با پزشک فوق تخصص ارتوپد و کارشناس مجرب زخم مشورت کنید و برای درمان زخم پای دیابتی و درمان سوزش کف پا و دیگر علام به مرکز تخصصی پا و کلینیک فوق تخصص ارتوپدی مراجعه بفرمایید.
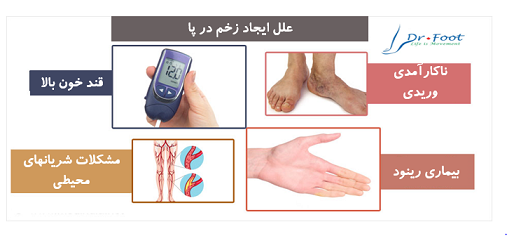
زخم در افراد دیابتی به دلایل زیر ایجاد می شود:
خون رسانی ضعیف به خاطر مشکلات عروقی در پا ایجاد می شود و این گردش ضعیف خون در پا روند درمان و التیام زخم را مشکل می کند.
بالا بودن سطح قند خون باعث کاهش سرعت ترمیم زخم و ایجاد عفونت می شود. بنابراین کنترل میزان قند خون بسیار مهم است.
آسیب به اعصاب کاهش حس به درد در پا را به دنبال دارد و بههمین دلیل زخم ساده در این افراد چون بی درد است باعث ایجاد زخم ریشه دار دیابتی در فرد می شود.
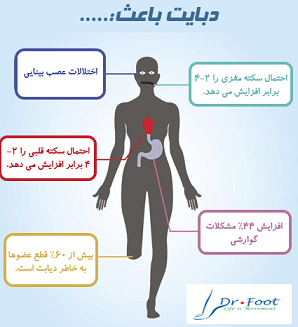
همه افراد مبتلا به دیابت در معرض زخم دیابتی هستند که می تواند به دلایل متفاوتی ایجاد شود. بعضی از این فاکتور ها احتمال ایجاد زخم را افزایش می دهد که شامل:
معمولا زخم پای دیابتی در مردان شایع تر است.
برای پیشگیری از درد و درمان زخم پای دیابتی بهتر است فشار را از روی پاشنه حذف کنید. کفی های مخصوص و کفش های مخصوص درمان زخم پای دیابتی به حذف فشار و توزیع نرمال فشار در پا کمک می کنند.
فشار حین راه رفتن می تواند باعث ایجاد عفونت و گسترش زخم پای دیابتی شود. افرادی که اضافه وزن دارند فشار بیشتری روی پای خود وارد می کنند که احتمال ایجاد زخم را بیشتر ودرمان زخم پای دیابتی را به تعویق می اندازد.
برای درمان زخم پای دیابتی ممکن است پزشک متخصص پا پوست های مرده روی زخم, عفونت هایی که باعث ایجاد زخم شده را از بین ببرد.
عفونت یکی از مواردی است که باید فورا برای درمان زخم پای دیابتی توسط متخصص پا از بین برود. همه عفونت ها به یک شیوه برای درمان زخم پای دیباتی ازبین نمیروند. بافتهای اطراف زخم پای دیابتی برای بررسی بیشتر توسط متخصص پا و مشخص شدن نوع آنتی بیوتیک نیاز بررسی های آزمایشگاهی دارد. در صورت وچود عفونت های زیاد ممکن است برای درمان زخم پای دیابتی عکس رادیوگرافی هم نیاز باشد تا وجود علائم عفونت استخوانی هم توسط پزشک متخصص پا بررسی شود.
درمان دارویی زخم پای دیابتی:
برای درمان زخم پای دیابتی ممکن است به آنتی بیوتیک, داروهای ضد انعقاد و ... نیاز باشد. بعضی از درمان های موضعی برای زخم پای دیابتی وجود دارد که شامل:
روش جراحی برای درمان زخم پای دیابتی:
در صورت عدم درمان زخم پای دیابتی از طریق روش های دارویی، درمان زخم پای دیابتی از طریق جراحی توسط ،متخصص پا انجام می گیرد. پزشک متخصص پا و پزشک متخصص ارتوپد ممکن است برای کاهش فشار اطراف زخم پای دیابتی و درمان زخم پای دیابتی دفورمیتی ها و بدشکلی های انگشتی نظیر کجی شست یا انگشت چکشی را از بین ببرند.
جراحی توسط متخصص پا می تواند عفونت ها را ازبین ببرد, و باعث درمان زخم پا دیابتی شود. بدین ترتیب زخم پای دیابتی درمان میشود و از قطع عضو و یا اندام جلوگیری کند.

پیشگیری از زخم دیابتی
طبق آمار جهانی سالانه 14 تا 24 درصد افراد مبتلا به دیابت به خاطر عدم درمان زخم پای دیابتی مجبور به قطع اندام می شوند. بنابراین پیشگیری از زخم پای دیابتی مهم و حائز اهمیت است.
زمان بروز عوارض درازمدت ديابت بسته به نوع عارضه تا حدي متفاوت است، ولي متوسط زمان بروز عوارض 5 تا 10 سال پس از شروع بيماري است. آنچه در اين ميان اهميت دارد، پيگيريهاي مداوم و معاينات دورهاي بيمار است تا به محض مشاهده علائم بيماري از پيشرفت آن جلوگيري شود. اين پيگيري و غربالگري ازنظر بروز عوارض شامل موارد زير است:
• اندازهگيري و کنترل منظم قند خون از سوي خود بيمار
• اندازهگيري مادهاي به نام هموگلوبين (A1C تا 4 بار در سال). اين ماده نشاندهنده وضعيت كنترل قند خون طي دو سه ماه گذشته است.
• آموزش بيمار درباره نحوه كنترل ديابت و زخم پای دیابتی
• تغذيه مناسب و آموزش در اين زمينه
معاينه پاها يك تا دو بار در سال از سوي پزشك متخصص پا و روزانه از سوي خود بيمار
• غربالگري و بيماريابي سالانه از نظر بروز عوارض كليوي. اين معاينه در مبتلايان به نوع يك ديابت 5 سال پس از تشخيص شروع ميشود.
• بررسي و کنترل منظم فشارخون
• بررسي چربيهاي خون

برای پیشگیری از زخم پای دیابتی و تسریع در درمان زخم پای دیابتی باید نکات زیر را رعایت کنید:

