
کلینیک فوق تخصص پا به عنوان تیمی علمی و مصمم متشکل از پزشک فوق تخصص پا و فوق تخصص ارتوپد، اهداف میانبرد و دوربردی را دنبال می کنیم ازجمله:

مراکز پاپزشکی و کلینیک فوق تخصصی پا و یا پودیاتری دکتر فووت، مراکز فوق تخصص پا تهران هستند که به طور تخصصی به تشخیص، درمان و جراحی هر بیماری، آسیب و دفرمیتی در پا می پردازد. در ارزیابی و تشخیص در کلینیک فوق تخصص پا در تهران ، پزشکان فوق تخصص پا وفوق تخصص ارتوپد درتهران و متخصص دوره دیده در کورسهای پودیاتری، معاینات بالینی وسیعی مطابق شکایت اصلی بیمار به عمل می آورند و در صورت نیاز، آزمایشات بیوشیمیایی و عکسبرداری های لازم و انواع اسکن ها را در کلینیک فوق تخصصی پا درخواست می کنند.

بعد از تشخیص بیماری های پا در کلینیک فوق تخصصی پا، پلان درمانی می تواند طیفی از دارودرمانی، توصیه های مورد نیاز توسط فوق تخصص پا و فوق تخصص ارتوپد برای تغییر و اصلاح سبک زندگی، تجویز فعالیت مناسب ورزشی و حرکت درمانی، به کارگیری کفی مخصوص، کفش و ارتزهای مناسب در جهت حفظ و یا قرارگیری صحیح پاها و توزیع مناسب فشار کف پایی، گچ گرفتن پاها و یا بی حرکتی موضع، تزریق کورتیکواستروئید، پی آر پی و ... در موضع و یا جراحی و سایر درمان ها در کلینیک فوق تخصصی پا و مرکز ارتوپدی در تهران انجام میشود.
پا پزشکی همچنین در زمینه پزشکی ورزشی نیز کاربرد دارد. افراد فعال و ورزشکاران ممکن است با مشکلاتی همچون کشیدگی عضلات پا، شکستگی استخوان، یا آسیبهای مرتبط با حرکت و ورزش روبهرو شوند. در این موارد، متخصصان پا پزشکی نقش کلیدی در تشخیص و درمان این مشکلات دارند.در نتیجه، مشاوره و مراقبتهای منظم از سوی پزشکان پا پزشکی میتواند به افراد کمک کند تا از سلامت و کارکرد بهتر پای خود لذت ببرند و مشکلات مختلف را به صورت بهینه درمان کنند.
درمان زخم پای دیابتی در کلینیک فوق تخصصی پا و مرکز ارتوپدی-درمانی نسخه:
زخم پای دیابتی عارضهای جدی بوده که ممکن است منجر به قطع عضو گردد. تشخیص زودهنگام و درمان زخم پای دیابتی به روش مناسب، برای گرفتن نتایج مناسب ضروریاند. مرکز ارتوپدی و کلینیک فوق تخصصی پا در تهران به بیماران دیابتی توصیه میکند تا همیشه تحت نظر پزشک فوق تخصص پا و فوق تخصص ارتوپد و همچنین کارشناس مجرب زخم بوده و مرتباً عمل معاینهی پا را انجام دهند تا نیازی به عمل جراحی توسط دکتر متخصص پا نباشد. و در صورت انجام عمل جراحی، این عمل باید همراه با آنتیبیوتیک بوده و ممکن است عمل باز کردن مجدد عروق نیز ضروری باشد.
روش های پیشگیری از زخم دیابتی در مرکز درمانی نسخه:

افراد دارای کف پای صاف، قوسی در پای خود نداشته و یا قوس پای آن ها بسیار اندک است. این قوس فاصله ای در پایین پای فرد است که در هنگام ایستادن او و بلند شدن آرام قوس از زمین، نمایان می شود. به دو دسته صافی کف پا در کودکان و بزرگسالان تقسیم می شود:
و صافی کف پا در کودکان به دلیل:
صافی کف پا در بزرگسالان به دلیل:
تشخیص کف پای صاف در کودکان:
تشخیص صافی کف پا در کودکان توسط دکتر متخصص پا و فوق تخصص ارتوپدی در تهران امکان پذیر است.لازم به ذکر است که والدین کودک با مشاهده صافی کف پا در کودکان میتوانند متوجه این مشکل شوند اما تشخیص دقیق کف پای صاف و درمان کف پای صاف باید توسط متخصص ارتوپد در تهران و فوق تخصص پا صورت بگیرد.
پزشک ارتوپدی در کلینیک فوق تخصصی پا چندین معاینه فیزیکی و تست های تشخیصی کف پای صاف را انجام میدهد تا متوجه میزان کف پای صاف در کودک شما بشود.مراجعه به موقع به دکتر فوق تخصص پا و بهترین دکتر ارتوپد در تهران منجر به جلوگیری از پیشرفت کف پای صاف و حفظ سلامت جسمی فرزند دلبندتان میگردد.
صافی کف پا یا در اصطلاح پزشکی، پس پلانوس، یا پرونیشن کف پا که به چرخش رو به داخل یک یا هر دو کف پا گفته میشود، به حالتی اطلاق میشود که کف پا با زمین تماس کامل دارد و هیچ قوسی ندارد.
کف پای صاف در اکثر موارد هیچ علامتی ندارد و بر توانایی بیمار مبتلا به کف پای صاف برای انجام فعالیتهای روزمره نیز تاثیر چندانی نمیگذارد. صافی کف پای کودکان تا ده سالگی تقریبا عادی است، چون استخوانها و رباطهای کف پا، قوس و گودی را به آهستگی ایجاد میکند. اما گاهی صافی کف پا تا دوران بزرگسالی صاف میماند و البته غالباً علامتی ندارد. بااین حال صافی کف پای برخی بیماران دردناک است و توانایی بیمار را برای راه رفتن، دویدن، بالا و پایین رفتن از پلهها یا ورزش کردن مختل میکند. همچنین صافی کف پا گاهی پیآمد بیماری یا آسیب دیدگی است و مشکلاتی را برای راه رفتن، دویدن یا ایستادن طولانی مدت ایجاد میکند.اما این توصیه توسط دکتر متخصص پا میشود که در هرسنی متوجه کف پای صاف در کودکان خود شدند بهتر است حتما یکبار برای چکاب به یکی ازبهترین کلینیک های فوق تخصصی پا و مرکز ارتوپدی مراجعه کنند.
صافی کف پا تا چه سنی قابل درمان است؟
صافی کف پا در کودکان به دلیل این واقعیت که استخوان ها و مفاصل آنها هنوز انعطاف پذیر است، بسیار شایع است. صافی کف پا در اغلب کودکان وجود دارد که بین سنین سه تا شش سالگی برطرف میشود، اگر بعد از این سن صافی کف پا همچنان وجود داشت باید از روشهای فیزیوتراپی که شامل کشش عضلات پشت ساق پا، تقویت عضلات بین استخوانی کف پا و عضلات جلوی ساق پا و بهبود انعطاف پذیری مفاصل کف پاست، برای درمان صافی کف پا کمک بگیرد. بدون مشورت پزشک متخصص پا و پزشک فوق تخصص ارتوپد و یا متخصص ارتوپد کودکان اقدام به درمان صافی کف پا نکنید.
-کفش و کفی طبی مناسب برای کف پای صاف
-استراحت و کم کردن وزن
-بریس مخصوص برای کف پای صاف
-ماساژ
-درمان با اولتراسوندتراپی
-تمرین تقویت عضله قوس کف پا
-تمرینات و ورزش های اصلاحی مخصوص صافی کف پا
راه رفتن روی پنجه در کودکان:
راه رفتن روی انگشت پا چیست؟
راه رفتن با انگشتان پا تمرین راه رفتن روی نوک انگشتان پا است. بچههایی که روی نوک پا راه میروند، وقتی قدم برمیدارند، معمولاً با پاشنه خود زمین را لمس نمیکنند. این عادتی است که بچهها با در دست گرفتن مبلمان یاد میگیرند و در کودکان تا سن 2 یا 3 سالگی عادی تلقی میشود. با این حال، اگر بیشتر از این سن ادامه پیدا کند، ممکن است به این معنی باشد که کودک شما دچار مشکل شده است. عادت به آن یا مشکلات اساسی دیگری دارد.
علل راه رفتن انگشتان پا در کودکان:
راه رفتن روی انگشتان پا در کودکان معمولاً دلیلی برای نگرانی نیست زیرا پس از دو یا سه سال فروکش می کند. با این حال، اگر اینطور نباشد، میتواند با برخی علل و شرایط زمینهای مرتبط باشد. برخی از علل راه رفتن انگشتان پا در کودکان در زیر مورد بحث قرار گرفته است:
کودکانی که تاندون آشیل کوتاه دارند در کشش کامل آن مشکل خواهند داشت. این ممکن است آنها را تشویق کند تا روی انگشتان پا راه بروند و حتی مانع از ایستادن صاف روی پاها شوند.
انواع مختلفی از فلج مغزی با مشکل در ایستادن و راه رفتن مرتبط است. فلج مغزی اسپاستیک باعث سفت شدن ماهیچه های اطراف پا می شود که می تواند هنگام راه رفتن باعث مشکلاتی شود. برخی از نوزادان نارس نیز ممکن است از خونریزی مغزی رنج ببرند که می تواند باعث فلج مغزی شود و منجر به مشکلاتی در راه رفتن شود و راه رفتن انگشتان پا را تشویق کند.
نوزادان نارس، در برخی موارد، ممکن است از آسیب عصبی رنج ببرند که می تواند منجر به مشکل در راه رفتن شود. این ممکن است منجر به راه رفتن انگشتان پا و سایر مشکلات راه رفتن شود
گاهی اوقات، به دلیل فلج مغزی، تاندون آشیل در بچهها میتواند بسیار سفت به سمت بالا کشیده شود و به سختی پاهای خود را صاف روی زمین قرار دهند. این می تواند راه رفتن انگشتان پا را تشویق کند.

کودکان اوتیستیک و کودکان مبتلا به تاخیر در رشد ممکن است راه رفتن طولانی مدت با انگشت پا همراه با تاخیر در گفتار و اجتماعی داشته باشند.
اگر کودک شما هیچ عارضه زمینهای که منجر به راه رفتن با انگشتان پا میشود ندارد و در مفصل مچ پا حرکت طبیعی دارد، اما به راه رفتن روی انگشتان پا ادامه میدهد، میتواند راه رفتن پا به صورت ایدیوپاتیک باشد. این اساساً به این معنی است که دلیل خاصی برای آن وجود ندارد و راه رفتن انگشتان پای او ممکن است بر اساس عادت ایجاد شده باشد.
خطرات و عوارض راه رفتن روی انگشتان پا در کودکان:
در حالی که راه رفتن روی انگشتان پا در بسیاری از کودکان تا سن سه سالگی رایج است، خطر ابتلا به راه رفتن ایدیوپاتیک انگشت پا ممکن است در خانوادههایی با سابقه کودکانی که این مشکل را داشتهاند، بیشتر باشد.
راه رفتن مداوم با انگشتان پا ممکن است باعث آسیب به مفاصل و ماهیچه های کودک شود و حتی خطر افتادن و زمین خوردن او را افزایش دهد. او همچنین ممکن است در حین رشد مورد تمسخر همسالانش قرار گیرد که می تواند اعتماد به نفس او را تحت
تاثیر قرار دهد پس بهتر است هرچه سریع تر به پزشک فوق تخصص پا یا کلینیک فوق تخصص ارتوپدی در تهران مراجعه کنید.
مشکلات پا ناشی از بیماری هایی همچون : دیابت، آرتریت، نقرس و بیماری قلبی-عروقی
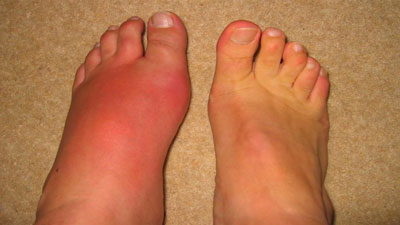
نقرس شکل رایج و پیچیده ای از آرتریت است که می تواند هر فردی را درگیر کند. این بیماری با حملات ناگهانی و شدید درد، تورم، قرمزی و حساسیت در یک یا چند مفصل، اغلب در انگشت شست پا مشخص می شود.حمله نقرس می تواند به طور ناگهانی رخ دهد، اغلب شما را در نیمه شب با این احساس که شست پا شما در حال سوختن است از خواب بیدار می کند. مفصل آسیب دیده داغ، متورم و آنقدر حساس است که حتی وزن ملحفه روی آن غیر قابل تحمل به نظر می رسد.
علائم نقرس ممکن است ظاهر شوند و از بین بروند، اما راه هایی برای مدیریت علائم و جلوگیری از عود وجود دارد.
نقرس در انگشت شست پا:
علائم و نشانه های نقرس تقریباً همیشه به طور ناگهانی و اغلب در شب رخ می دهد. آنها عبارتند از:
چه زمانی باید به پزشک فوق تخصص پا یا متخصص ارتوپدی مراجعه کرد.
اگر درد ناگهانی و شدید در مفصل را تجربه کردید، با پزشک متخصص پا یا فوق تخصص ارتوپدی خود تماس بگیرید. نقرس بدون درمان می تواند منجر به بدتر شدن درد و آسیب مفاصل شود. اگر تب دارید و مفصل داغ و ملتهب است، فوراً به دنبال مراقبت های پزشکی باشید که می تواند نشانه عفونت باشد.
مشکلات پا در افراد مبتلا به نقرس رایج است، اما شیوع مشکلات فعلی پا در افراد مبتلا به نقرس و باری که برای سیستم های مراقبت های بهداشتی ایجاد می کند مشخص نیست. این مطالعه مقطعی با هدف تعیین شیوع و ارتباط هالوکس والگوس، درد پا و ناتوانی در افراد مبتلا به نقرس، و ارزیابی فراوانی که مشکلات پا منجر به مشاوره با دکتر متخصص پا و یا فوق تخصص ارتوپد می شود، انجام شد. مشکلات پا در افراد مبتلا به نقرس رایج است و اغلب به مشاوره با دکتر متخصص پا منجر می شود. هالوکس والگوس ارتباط مشابهی با آنچه در جمعیت عمومی مشاهده می شود دارد، در حالی که درد پا با ویژگی های چاقی و نقرس مرتبط است و درد پا را با چاقی و بیماری های همراه از کار می اندازد. در صورتی که درد پا به طور مداوم و مزمن وجود داشته باشد و با مصرف داروهای ضد درد کنترل نشود، لازم است که به پزشک متخصص مراجعه کنید تا علت اصلی درد مشخص شود و برنامه درمانی مناسب تجویز شود.
اگر در حین ورزش یا فعالیتهای جسمانی به طور ناگهانی آسیب دیدهاید، مانند شکستگی، یا آسیب به رباطها، تورم و درد مداوم، بهتر است فوراً به پزشک ارتوپد مراجعه کنید تا امکان تشخیص و درمان سریعتر فراهم شود. هرگونه تغییر در شکل یا ساختار پا، مانند مشکلات قوس پا، پوست و ناخن، نیازمند ارزیابی تخصصی است. در صورتی که در حادثهای آسیب دیدهاید و علائم مشکلات جدی را تجربه میکنید، نیازمند اورژانس پزشکی و سپس مراجعه به پزشک ارتوپد هستید. به طور کلی، هرگاه علائم و مشکلات پا باعث نگرانی و تأثیر منفی بر فعالیتهای روزمره شما شود، بهتر است بدون تأخیر به پزشک فوق تخصص پا یا ارتوپد مراجعه کنید. ارزیابی بیمار در کلینیک فوق تخصصی پا وکلینیک فوق تخصصی ارتوپدی در تهران باید مشکلات پا را مشخص نماید و در صورت لزوم درمان خاصی را ارائه دهد.
عفونت های قارچی و باکتریال پا:
عفونت های قارچی مانند کچلی از فردی به فرد دیگر سرایت می کند و می تواند ناخن های دست یا پا را درگیر کند. بدون درمان، خود بستر ناخن پا ممکن است عفونی شود. افراد مبتلا به دیابت یا با سیستم ایمنی ضعیف در معرض خطر ابتلا به عفونت قارچی پا هستند.
ویژگی های عفونت قارچی ناخن پا به علت آن بستگی دارد، اما ممکن است شامل موارد زیر باشد:
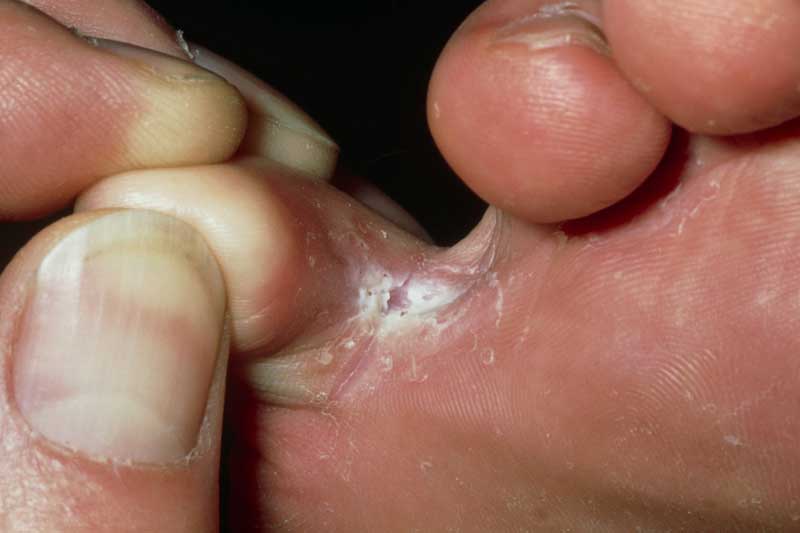
درمان عفونت قارچی شامل موارد زیر است:
ضربه به ناخن یا جویدن اجباری ناخن می تواند باعث ایجاد طیفی از مشکلات شود، از جمله:
یکی از رایجترین مشکلاتی که توسط متخصصین پا و یا دکتر جراح ناخن پا در تهران درمان میشود، ناخنهای زیر پا یا همان ناخن در گوشت پا است. انگشت شست پا به ویژه مستعد ابتلا به رفتن ناخن در گوشت پا است. علل ممکن است شامل موارد زیر باشد:
توصیه هایی برای جلوگیری از رشد ناخن در داخل پا و یا همان ناخن در گوشت رفته عبارتند از:
بیماری های پوستی و ناخن:
یکی از مسائل رایجی که پا پزشکی به آن میپردازد، پیشگیری و درمان آسیبها و ناراحتیهای مربوط به پوست و ناخن پا میباشد. این شاخه از پزشکی به ویژه در مورد افرادی که به صورت حرفهای ورزش میکنند یا دارای بیماریهای مرتبط با پا هستند، اهمیت بیشتری پیدا میکند.
بیماری های پوستی مانند پسوریازیس، اگزما (درماتیت)، لیکن پلان یا لوپوس می توانند روی ناخن ها تأثیر بگذارند. ناهنجاری ها ممکن است شامل گودال ها، شیارها یا فرو ریختن ناخن ها باشد.
شکل غیر معمول ناخن:
شکل غیرمعمول ناخن - مانند مقعر شدن ناخن ها - می تواند ناشی از کمبود آهن باشد.
تومورهای ناخن:
ناخن ها ممکن است تحت تأثیر تومورها قرار گیرند - از جمله کارسینوم سلول سنگفرشی که معمولاً در اثر عفونت با ویروس پاپیلومای انسانی (HPV) ایجاد می شود. ملانوما همچنین می تواند ناخن را تحت تاثیر قرار دهد.
خونریزی های تراشه ای ناخن:
اینها خطوط نازکی از خون هستند که در امتداد بستر ناخن جریان دارند. علل آن عبارتند از آسیب، کم خونی شدید، اندوکاردیت عفونی (التهاب بافت داخلی قلب) و برخی بیماری ها مانند آرتریت روماتوئید.
تومورهای خوش خیم و بدخیم پا
بیشتر تومورهای پا تومور مانند (کیست سینوویال، واکنش های جسم خارجی و کیست انکلوژن اپیدرمی) یا شرایط خوش خیم (تومورهای سلول های غول پیکر تنوسینوویال، فیبروماتوز پلانتا) هستند. تومورهای بدخیم بافت نرم و اسکلت در پا بسیار نادر هستند و تشخیص آنها اغلب با ارجاع به دکتر متخصص پا و جراح فوق تخصص ارتوپد مشخص میشود. با اقدامات اولیه نامناسب یا برش های برنامه ریزی نشده توسط خود بیمار درمان به تعویق می افتد. اثر نامطلوب این تومورهای اشتباه تشخیص داده شده، افزایش میزان قطع عضو یا عود موضعی در بیماران درگیر است. در هر توده، تصویربرداری باید قبل از هر درمان موضعی توسط پزشک فوق تخصص پا و فوق تخصص ارتوپدی در کلینیک فوق تخصصی ارتوپدی در تهران مورد بحث قرار گیرد. هر ضایعه ای که کیست سینوویال واضح یا فیبروماتوز کف پا نیست باید بیوپسی انجام شود.
بعد از 40 سالگی، کندروسارکوم شایع ترین تومور بدخیم پا است. در بیماران جوان تومورهای استخوانی مانند استئوسارکوم یا سارکوم یوینگ به طور غیرعادی در پا قرار دارند. سارکوم سینوویال شایع ترین تشخیص بافت شناسی در بافت های نرم است. سارکوم اپیتلیوئید یا سارکوم سلول شفاف، پا و مچ پا را بیشتر از سایر نقاط درگیر می کند. درمان موضعی کلاسیک بیماریهای بدخیم پا و مچ پا، قطع عضو زیر زانو در سطوح مختلف بود. امروزه، با توسعه درمان های کمکی، برخی از بیماران ممکن است پس از بحث های تیمی چند رشته ای از جراحی محافظه کارانه یا قطع عضو جزئی بهره مند شوند.
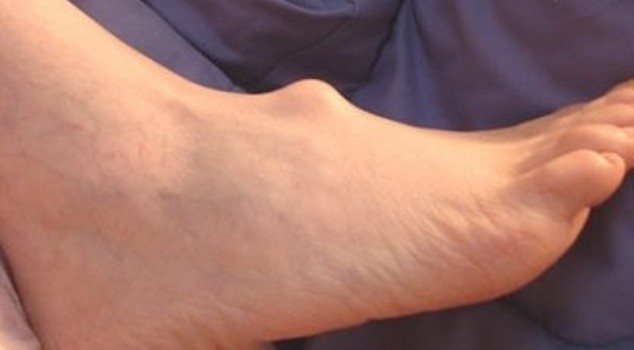
تومورهای استخوانی:
جلوی پا در انگشتان پا، درمان موضعی باید قطع عضو (یا قطع مفصل متاتارسو-فالانژیال) با سطح بسته به گسترش پروگزیمال تومور توسط جراح فوق تخصص ارتوپدی و یا جراح متخصص پا باشد. در متاتارس ها، اگر تومور کوچک و با گسترش کمی بافت نرم باشد، برداشتن بین استخوانی و بازسازی با پیوند استخوان (عرض شده یا غیر عروقی) امکان پذیر است. در تومورهای بزرگ، قطع وسط پا باید ترجیح داده شود. در موارد درگیری متاتارس چندگانه، قطع عضو جزئی با نتایج خوب امکان پذیر است فلپ آزاد ممکن است برای بازسازی استخوان ویا بافت نرم لازم باشد، مانند فلپ آزاد پارااسکاپولار یا فیبولار.تومورهای بافت نرم:
همانند تومورهای استخوانی، در ضایعات عمیق، نزدیک به غلاف تاندون و ساختارهای عصبی عروقی، حاشیه پهن اجباری است و به سختی به دست می آید. یک لایه از استخوان به صورت بلوک با تومور.
قطع عضو:
پس از قطع انگشتان پا، ارتز می تواند به تراز نگه داشتن انگشتان دیگر کمک کند. برخی از بیماران دچار ناهنجاری های ثانویه انگشتان مجاور مانند هالوکس والگوس پس از قطع انگشت دوم خواهند شد. در موارد قطع عضو هالوکس، تنوتومی خم کننده انگشت بلند انگشت دوم در اهرم فالانکس پروگزیمال می تواند رشد پنجه انگشت ثانویه را محدود کند. به طور کلی برداشتن استخوان های سزاموئید و در صورت امکان حفظ پوست کف پا بیشتر توصیه می شود.
قطع عضو طولی جزئی معمولاً به لطف یک کفش مناسب مجهز به پرکننده انگشتی سفارشی و کفی قالبگیری شده، نتایج عملکردی خوبی به همراه دارد که میتوانید انهارا در بخش ارتوپد فنی نسخه تهیه کنید. در موارد آمپوتاسیون متاتارس پنجم، پرونئوس برویس باید به مکعب ثابت شود.
قطع عضو نتایج عملکردی خوبی را به همراه دارد، مشروط بر اینکه امکان حفظ بافت نرم کف پا و پوست برای پوشاندن استامپ وجود داشته باشد. برخی از بیماران از کفشهای سفارشی استفاده میکنند، اما برخی دیگر میتوانند از کفشها یا چکمههای معمولی با ترکیبی از سفتکنندههای کف پا و ته چرخان همراه با کفیهای قالبگیری شده و پرکنندههای انگشت پا استفاده کنند.
شرایطی که بعد از به وجود امدن توده باید در نظر بگیرید:
اختلالات اکتسابی یا مادرزادی پا:
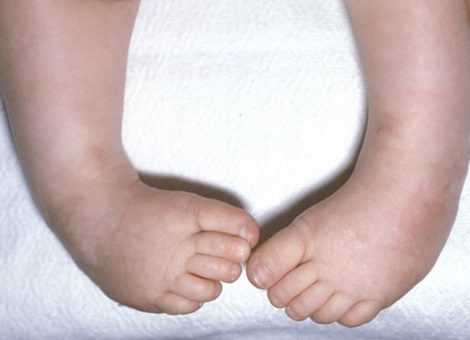
پاچنبری معمولی چرخش پای عقب و مچ پا به سمت پایین و به داخل، همراه با چرخش به سمت داخل جلوی پا است. گاهی اوقات پا فقط غیرطبیعی به نظر می رسد زیرا در یک موقعیت غیرعادی در رحم نگه داشته شده است (پاچنبری موضعی). در مقابل، پاچنبری واقعی یک پای غیرطبیعی ساختاری است که یک ناهنجاری واقعی است. با پای پرانتزی واقعی، استخوان های ساق یا پا یا ماهیچه های ساق پا اغلب توسعه نیافته اند.
سندرم لارسن اختلالی است که در آن کودکان با پای پرانتزی و دررفتگی باسن، زانو و آرنج به دنیا می آیند.
پاچنبری موضعی را می توان با بی حرکت کردن مفاصل در گچ و استفاده از فیزیوتراپی برای کشش پا و مچ پا اصلاح کرد. درمان زودهنگام با بیحرکتی برای پای پرانتزی واقعی مفید است، اما جراحی توسط متخصص پا و یا فوق تخصص ارتوپد، اغلب پیچیده، نیز به طور کلی مورد نیاز است.
سایر نقایص پا عبارتند از متاتارسوس اددکتوس، متاتارسوس واروس، تالیپس کالکانیووالگوس و پس پلان.
در متاتارسوس ادوکتوس پا به سمت داخل می چرخد. تحرک مفاصل پا و مچ پا ممکن است محدود باشد.
درمان متاتارسوس ادوکتوس به شدت تغییر شکل و بی حرکتی پا بستگی دارد. اکثر موارد خفیف در سال اول زندگی کودک خود به خود برطرف می شوند. کفش های اصلاحی ارتوپدی یا آتل های مخصوص پا ممکن است در موارد شدیدتر مورد نیاز باشد. جراحی توسط فوق تخصص ارتوپد فقط در موارد استثنایی مورد نیاز است.
در متاتارسوس واروس، سطح پایین پا به سمت داخل چرخانده می شود، به طوری که قوس بلند می شود. این نقص معمولاً از قرار گرفتن در رحم ناشی می شود، معمولاً پس از تولد برطرف نمی شود و ممکن است نیاز به گچ گیری اصلاحی داشته باشد
در تالیپس کالکانیووالگوس پا صاف یا گرد است و به سمت عقب خم می شود و پاشنه به سمت بیرون چرخیده است.
درمان اولیه با گچ گیری یا بریس های اصلاحی معمولاً موفقیت آمیز است.
در پس پلان، قوس طبیعی وسط پا صاف به نظر می رسد. تا حدود 3 سالگی، همه کودکان کف پای صاف دارند و سپس قوس کف پا شروع به رشد می کند. دو نوع اصلی کف پای صاف وجود دارد:
آسیب های استخوانی (شامل شکستگی ها)، تاندون ها و بافت نرم پا و مچ پا:
ترومای پیچیده پا و مچ پا با شکستگی هایی همراه با آسیب شدید بافت نرم همراه با آسیب عصبی عروقی و درگیری مفصل مشخص می شود. این صدمات اغلب در بیماران مبتلا به چند تروما وجود دارد و پیش بینی کننده پیامد بالینی نامطلوب است. در رویکرد اولیه به بیمار با ترومای پیچیده پا و مچ پا، تصمیم بین قطع عضو و بازسازی بسیار مهم است. در بخش اورژانس، یکی از دو گزینه درمانی باید اتخاذ شود: درمان کامل زودهنگام یا درمان مرحلهای. اولی شامل تثبیت قطعی و پوشش فوری پوست، با استفاده از بسته شدن اولیه (بخیه زدن) یا فلپ است و معمولاً برای موارد کمتر پیچیده اختصاص دارد. درمان مرحله ای به اولیه و قطعی تقسیم می شود. اهداف در مرحله اول عبارتند از: پیشگیری از پیشرفت ایسکمی، نکروز و عفونت. اصول درمان قطعی عبارتند از: بازسازی استخوان پروگزیمال به دیستال، تراز آناتومیک پا، فیوژن در ضایعات شدید غضروف یا ناپایداری های شدید، تثبیت داخلی پایدار و پوشش کافی پوست.
شکستگی:
شکستگی مچ پا به هر شکستگی مربوط به استخوان های مفصل تالوکرال، یعنی قسمت های انتهایی استخوان درشت نی و نازک نی و تالوس اطلاق می شود. این مقاله به شدت بر روی شکستگی های دیستال تیبیا و نازک نی در بیمار بالغ توسط متخصصان پا تمرکز خواهد داشتاتیولوژی
شکستگیهای مچ پا معمولاً از یک حرکت چرخشی ناگهانی و شدید در چندین صفحه ایجاد میشوند. چنین حرکاتی تقریباً همیشه شامل وارونگی یا واژگونی میشود. با این حال، ترکیب دقیق نیروهایی که الگوی خاصی از شکستگی را ایجاد میکنند هنوز مشخص نیست.
با این حال با وجود علائم بهتر است اول به دکتر متخصص پا و یا فوق تخصص ارتوپد مراجعه کنید

